NOTTO वार्षिक रिपोर्ट 2023-24 | 06 Aug 2024
प्रिलिम्स के लिये:राष्ट्रीय अंग और ऊतक प्रत्यारोपण संगठन (NOTTO), मानव अंग और ऊतक प्रत्यारोपण अधिनियम, 1994, मानव अंग और ऊतक प्रत्यारोपण नियम 2014, राष्ट्रीय अंग प्रत्यारोपण कार्यक्रम (NOTP), अंग तस्करी। मेन्स के लिये:भारत में अंग प्रत्यारोपण की स्थिति और संबंधित चुनौतियाँ। |
स्रोत: इंडियन एक्सप्रेस
राष्ट्रीय अंग और ऊतक प्रत्यारोपण संगठन (National Organ and Tissue Transplant Organisation- NOTTO) ने 3 अगस्त, 2024 को भारतीय अंग दान दिवस (Indian Organ Donation Day- IODD) पर वर्ष 2023-24 के लिये अपनी वार्षिक रिपोर्ट जारी की।
- NOTTO के अनुसार,भारत ने वर्ष 2023 में पहली बार 1,000 से अधिक मृतक अंग दान का रिकॉर्ड बनाया, जिसने वर्ष 2022 में स्थापित रिकॉर्ड को तोड़ दिया ।
भारतीय अंग दान दिवस (IODD)
- यह दिवस वर्ष 2010 से प्रतिवर्ष 3 अगस्त को मनाया जाता है, ताकि ब्रेन स्टेम डेथ और अंग दान के बारे में जागरूकता बढ़ाई जा सके, अंग दान से जुड़े मिथकों तथा गलत धारणाओं को दूर किया जा सके एवं देश के नागरिकों को मृत्यु के बाद अंग व ऊतक दान करने के लिये प्रेरित और प्रोत्साहित किया जा सके।
- वर्ष 2024 में विभिन्न जागरूकता गतिविधियों के लिये "अंगदान जन जागृति अभियान" शुरू किया गया था।
- अभियान के अंतर्गत जुलाई माह को अंगदान माह के रूप में मनाया गया।
- एक व्यक्ति अपनी मृत्यु के बाद महत्त्वपूर्ण अंगों जैसे किडनी, लीवर, फेफड़े, हृदय, अग्न्याशय और आँत को दान करके 8 लोगों को नया जीवन दे सकता है तथा कॉर्निया, त्वचा, हड्डी और हृदय वाल्व आदि जैसे ऊतकों को दान करके कई अन्य लोगों के जीवन की गुणवत्ता में सुधार कर सकता है।
रिपोर्ट की प्रमुख विशेषताएँ क्या हैं?
|
जाँच परिणाम |
विवरण |
|
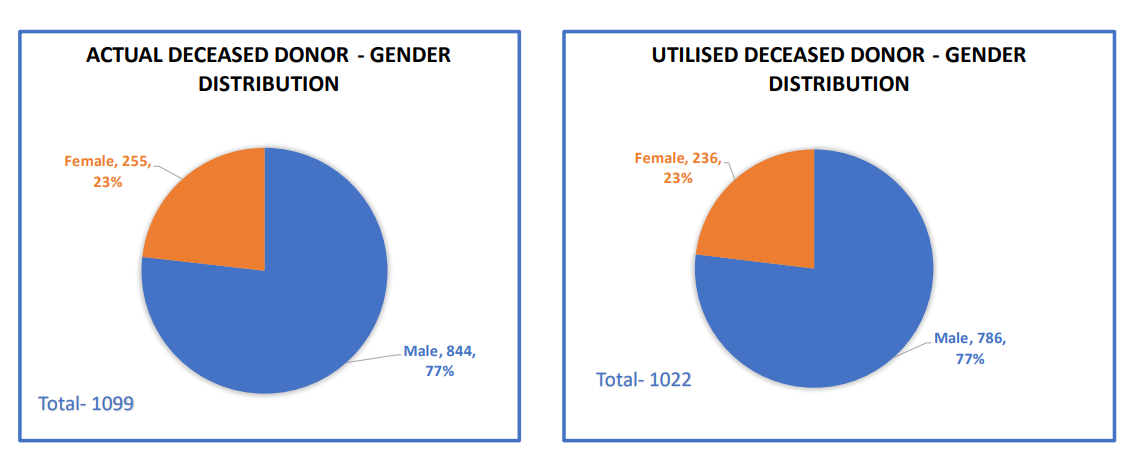
दानदाताओं का लैंगिक वितरण |
|
|
क्षेत्र के अनुसार प्रत्यारोपण |
|
|
मृतक दाता माइलस्टोन |
|
|
असंबंधित मृतक दाताओं के अंगों से प्रत्यारोपण |
|
|
विदेशियों के आवंटन नियम |
|
|
अंग दान दर |
|
नोट: वर्तमान में भारत, अंग प्रत्यारोपण के मामले में विश्व में तीसरे स्थान पर तथा कॉर्निया प्रत्यारोपण के मामले में दूसरे स्थान पर है।
भारत में अंग प्रत्यारोपण से संबंधित नियामक ढाँचे क्या हैं?
- मानव अंग एवं ऊतक प्रत्यारोपण अधिनियम, 1994 (THOTA):
- भारत में अंग दान और प्रत्यारोपण को THOTA (2011 में संशोधित) के तहत विनियमित किया जाता है, जिसके निम्नलिखित प्रावधान हैं:
- प्रत्यारोपण मृत व्यक्ति द्वारा दान किये गए अंगों से या प्राप्तकर्त्ता को ज्ञात किसी जीवित दाता से हो सकता है।
- दूर के रिश्तेदारों, ससुराल वालों या पुराने मित्रों से परोपकारी दान की अनुमति है, लेकिन यह सुनिश्चित करने के लिये कि कोई वित्तीय लेन-देन नहीं हुआ है, उनकी अतिरिक्त जाँच की जाती है।
- असंबद्ध दाताओं को प्राप्तकर्त्ता के साथ दीर्घकालिक संबंध या मित्रता दर्शाने के लिये दस्तावेज़ और फोटो उपलब्ध कराने होंगे।
- अंगों की पेशकश करना या उनके लिये भुगतान करना, ऐसे समझौतों की व्यवस्था करना या उनका विज्ञापन करना, अंग आपूर्तिकर्त्ताओं की तलाश करना या झूठे दस्तावेज़ बनाने में मदद करने पर 10 वर्ष तक की जेल और 1 करोड़ रुपए तक का ज़ुर्माना हो सकता है।
- वर्ष 1994 से THOTA के अंतर्गत ब्रेन स्टेम डेथ को कानूनी तौर पर मृत्यु के रूप में मान्यता दी गई है।
- मृत दाताओं से अंग दान को बढ़ावा देने के लिये मानव अंग और ऊतक प्रत्यारोपण नियम 2014 अधिसूचित किये गए।
- भारत में अंग दान और प्रत्यारोपण को THOTA (2011 में संशोधित) के तहत विनियमित किया जाता है, जिसके निम्नलिखित प्रावधान हैं:
- राष्ट्रीय अंग और ऊतक प्रत्यारोपण संगठन (NOTTO):
- राष्ट्रीय स्तर पर शीर्ष संगठन NOTTO की स्थापना अंग प्राप्ति और वितरण के लिये एक राष्ट्रीय प्रणाली प्रदान करने हेतु की गई थी।
- राष्ट्रीय अंग प्रत्यारोपण दिशानिर्देश:
- आयु सीमा हटाई गई: ऊपरी आयु सीमा हटा दी गई है क्योंकि लोग अब लंबे समय तक जीवित रहते हैं।
- इससे पहले NOTTO के दिशा-निर्देशों के अनुसार, 65 वर्ष से अधिक आयु के अंतिम चरण के अंग विफलता वाले रोगी को अंग प्राप्त करने के लिये पंजीकरण करने से प्रतिबंधित किया गया था।
- कोई निवास स्थान की आवश्यकता नहीं: किसी विशेष राज्य में अंग प्राप्तकर्त्ता के रूप में पंजीकरण करने के लिये निवास आवश्यकता को 'एक राष्ट्र, एक नीति' के तहत हटा दिया गया है।
- अब ज़रूरतमंद मरीज अपनी पसंद के किसी भी राज्य में अंग प्राप्त करने के लिये पंजीकरण करा सकेगा और वहीं सर्जरी भी करा सकेगा।
- पंजीकरण के लिये कोई शुल्क नहीं: केंद्र ने राज्यों को निर्देश दिया है कि वे इस उद्देश्य हेतु पहले लिये जाने वाले पंजीकरण शुल्क को बंद कर दें।
- आयु सीमा हटाई गई: ऊपरी आयु सीमा हटा दी गई है क्योंकि लोग अब लंबे समय तक जीवित रहते हैं।
- अंग परिवहन नीति:
- हाल ही में केंद्र सरकार ने अस्पतालों या शहरों के बीच जीवित अंगों के परिवहन की प्रक्रिया में तेज़ी लाने के लिये एक समान नीति को अंतिम रूप दिया है।
- इसे नीति आयोग द्वारा नागरिक उड्डयन, रेलवे, परिवहन और राजमार्ग आदि जैसे कई मंत्रालयों के इनपुट के साथ बनाया गया था।
- हाल ही में केंद्र सरकार ने अस्पतालों या शहरों के बीच जीवित अंगों के परिवहन की प्रक्रिया में तेज़ी लाने के लिये एक समान नीति को अंतिम रूप दिया है।
अंग दान और प्रत्यारोपण से संबंधित नैतिक चिंताएँ क्या हैं?
- जीवित व्यक्ति:
- चिकित्सा संबंधी पारंपरिक नियमों का उल्लंघन: किडनी डोनर मूत्राशय और छाती के संक्रमण के प्रति संवेदनशील होते हैं, जो चिकित्सा के पहले पारंपरिक नियम, प्राइमम नॉन नोसेरे (एबव ऑल, डू नो हार्म) का उल्लंघन करता है। इसमें एक व्यक्ति दूसरे व्यक्ति को लाभ पहुँचाने के लिये रोगी बनता है,जो पहले से ही रोगी है।
- दान से तस्करी का खतरा: जब अंगों के अधिग्रहण, परिवहन या प्रत्यारोपण में अवैध और अनैतिक गतिविधि शामिल होती है तो अंग दान तस्करी के लिये अतिसंवेदनशील होता है। अपने वर्ष 1991 के दस्तावेज़ "मानव अंग प्रत्यारोपण पर मार्गदर्शक सिद्धांत" में विश्व स्वास्थ्य संगठन (WHO) ने "मानव अंगों की व्यावसायिक तस्करी में वृद्धि पर चिंता व्यक्त की है।
- भावनात्मक दबाव: दाता और प्राप्तकर्त्ता के बीच का संबंध अंग दान के लिये दाता को प्रेरित करता है। जीवित दाता आनुवंशिक रूप से प्राप्तकर्त्ता से संबंधित होते हैं और प्रायः पारिवारिक संबंधों और भावनात्मक बंधनों के कारण बाध्य महसूस करते हैं। नैतिक चिंताओं में अनुचित प्रभाव के साथ-साथ भावनात्मक दबाव शामिल है।
- मृतक व्यक्ति:
- सहमति और स्वायत्तता: यह निर्धारित करना महत्त्वपूर्ण है कि व्यक्ति ने जीवित रहते हुए अंग दान के लिये अपनी सहमति या असहमति व्यक्त की है या नहीं। यदि व्यक्ति की इच्छा या सहमति की जानकारी नहीं हैं तो उसकी ओर से निर्णय लेना नैतिक रूप से चुनौतीपूर्ण हो सकता है।
- आवंटन और निष्पक्षता: नैतिक चिंताएँ तब उभर कर सामने आ सकती हैं जब धन, सामाजिक स्थिति या भौगोलिक स्थिति जैसे कारकों के आधार पर प्रत्यारोपण तक पहुँच में असमानताएँ पाई जाती हैं।
- पारदर्शिता और सार्वजनिक विश्वास: जानकारी का प्रकटीकरण, अंग खरीद एवं प्रत्यारोपण प्रक्रियाओं का निपटान तथा अंग दान रजिस्ट्रियों के प्रबंधन से संबंधित नैतिक चिंताओं पर ध्यान देने की आवश्यकता है।
अंग प्रत्यारोपण में क्या चुनौतियाँ हैं?
- दाता अंग आपूर्ति (Donor Organ Supply): भारत में अंग दान की मांग उपलब्ध आपूर्ति से कहीं अधिक है। एक अनुमान के अनुसार प्रत्येक वर्ष लगभग 1.8 लाख लोग किडनी फेलियर से पीड़ित होते हैं, जबकि किडनी प्रत्यारोपितों की संख्या केवल 6000 के आसपास है। अंग दान की दर अभी भी प्रति मिलियन 1 से भी कम है। प्रति दस लाख आबादी पर 65 अंगों की आवश्यकता है।
- पेरी-ट्रांसप्लांट डोनर टिश्यू डैमेज: उम्र बढ़ने और बीमारियों के कारण डोनर ऑर्गन की गुणवत्ता कम हो जाती है, जिससे इस्केमिया-रीपरफ्यूजन इंजरी (IRI) हो जाती है। कई अंगों को निम्न गुणवत्ता के कारण त्याग दिया जाता है, जिससे ट्रांसप्लांट की सफलता दर प्रभावित होती है।
- पुरानी संरक्षण तकनीकें: कई अस्पताल अभी भी पारंपरिक स्टैटिक कोल्ड स्टोरेज विधियों पर निर्भर हैं, जो नई तकनीकों जितनी प्रभावी नहीं हो सकती हैं। भारत में सभी ट्रांसप्लांट केंद्रों में हाइपोथर्मिक या नॉर्मोथर्मिक मशीन परफ्यूज़न जैसी उन्नत संरक्षण तकनीकें उपलब्ध नहीं हैं।
- अंग प्रत्यारोपण में दीर्घकालिक अस्वीकृति: विगत 20 वर्षों में प्रत्यारोपित अंगों की दीर्घकालिक उत्तरजीविता दर में उल्लेखनीय सुधार नहीं हुआ है। वर्तमान एंटी-रिजेक्शन थेरेपी अपरिवर्तित बनी हुई है, केवल जीवित रहने की दरों में मामूली सुधार हुआ है।
- जागरूकता की कमी: अंग दान और प्रत्यारोपण के महत्त्व के बारे में लोगों में जागरूकता की कमी है। उदाहरण के लिये हितधारकों के बीच ब्रेन स्टेम डेथ संबंधी अवधारणा के बारे में जागरूकता की कमी।
अंग दान से संबंधित WHO के महत्त्वपूर्ण मार्गदर्शक सिद्धांत क्या हैं?
- मार्गदर्शक सिद्धांत 1: यदि: कानून द्वारा आवश्यक कोई भी सहमति प्राप्त की जाती है। यह मानने का कोई कारण नहीं है कि मृत व्यक्ति ने इस तरह के निष्कासन पर आपत्ति जताई थी।
- मार्गदर्शक सिद्धांत 2: जिस चिकित्सक द्वारा यह निर्धारित किया जाता है कि संभावित दाता की मृत्यु हो गई है, उसे दाता से कोशिकाओं, ऊतकों या अंगों को निकालने के लिये या उसके बाद होने वाले प्रत्यारोपण में सक्रिय रूप से शामिल नहीं किया जाना चाहिये। उसे किसी ऐसे व्यक्ति की देखभाल का प्रभारी भी नहीं होना चाहिये जो संबंधित कोशिकाएँ, ऊतक या अंग प्राप्त करेगा।
- मार्गदर्शक सिद्धांत 3: मृतक से प्राप्त अंग का अधिकतम क्षमता के साथ चिकित्सीय उपयोग होना चाहिये, जबकि जीवित वयस्क दानकर्त्ता को घरेलू नियमों का पालन करना चाहिये। आमतौर पर जीवित दाताओं का अपने प्राप्तकर्त्ताओं के साथ आनुवंशिक, कानूनी या भावनात्मक संबंध होना चाहिये।
- मार्गदर्शक सिद्धांत 4: राष्ट्रीय कानून द्वारा अनुमत कुछ स्थितियों को छोड़कर, प्रत्यारोपण के लिये जीवित नाबालिगों से कोई अंग नहीं लिया जाना चाहिये। नाबालिगों की सुरक्षा के लिये विशेष उपाय लागू किये जाने चाहिये और जब भी आवश्यक हो दान से पहले उनकी सहमति प्राप्त की जानी चाहिये।
- वही सिद्धांत कानूनी रूप से अक्षम व्यक्तियों (जो गवाही देने या मुकदमा चलाने में सक्षम नहीं हैं) पर लागू होते हैं।
- मार्गदर्शक सिद्धांत 5: कोशिकाओं, ऊतकों तथा अंगों का दान स्वैच्छिक और बिना किसी मौद्रिक क्षतिपूर्ति के होना चाहिये। प्रत्यारोपण के लिये इन वस्तुओं की बिक्री या खरीद प्रतिबंधित होनी चाहिये। हालाँकि आय के नुकसान सहित दाता द्वारा किये गए उचित और सत्यापन योग्य खर्चों की प्रतिपूर्ति की जा सकती है।
आगे की राह
- अंगदान और जागरूकता कार्यक्रमों को मज़बूत करना: अंगदान के महत्त्व और इससे जीवन कैसे बचता है, इस बारे में लोगों को शिक्षित करने के लिये व्यापक जन जागरूकता अभियान चलाना।
- स्कूल के पाठ्यक्रम और सामुदायिक कार्यक्रमों में अंगदान शिक्षा को एकीकृत करना ताकि कम उम्र से ही अंग दान की संस्कृति को बढ़ावा दिया जा सके।
- बुनियादी ढाँचे और सुविधाओं को बढ़ावा देना: हाइपोथर्मिक और नॉर्मोथर्मिक मशीन परफ्यूज़न सिस्टम सहित उन्नत अंग संरक्षण तकनीकों को अपनाना। सभी प्रत्यारोपण केंद्रों में अंग खरीद, संरक्षण और परिवहन के लिये मानकीकृत प्रोटोकॉल लागू करना।
- अनुसंधान एवं नवाचार को बढ़ावा देना: प्रत्यारोपण में बायोइंजीनियर्ड अंग (Bioengineered Organs), ज़ेनोट्रांसप्लांटेशन और नैनोटेक्नोलॉजी जैसी उभरती हुई तकनीकों की जाँच और कार्यान्वयन करना।
- नैतिक और नियामक ढाँचे को बढ़ावा देना: सहमति और न्यायसंगत पहुँच जैसे मुद्दों को संबोधित करते हुए अंग दान, प्रत्यारोपण और अनुसंधान के लिये नैतिक दिशा-निर्देशों का निर्माण करना और उन्हें बढ़ावा देना।
|
दृष्टि मेन्स प्रश्न: प्रश्न. भारत में अंग प्रत्यारोपण में क्या चुनौतियाँ हैं? भारत में अंग प्रत्यारोपण दर को किस प्रकार बेहतर बनाया जा सकता है? |
UPSC सिविल सेवा परीक्षा विगत वर्ष के प्रश्नप्रिलिम्सप्रश्न. निम्नलिखित कथनों पर विचार कीजिये- (2020)
उपर्युक्त कथनों में से कौन-सा/से सही है/हैं? (a) केवल 1 उत्तर: (d) प्रश्न. प्राचीनकालीन भारत में हुई वैज्ञानिक प्रगति के संदर्भ में निम्नलिखित में से कौन-से कथन सही है? (2012)
निम्नलिखित कूटों के आधार पर सही उत्तर चुनिये: (a) केवल 1 और 2 उत्तर: (c) मेन्सप्रश्न. ल्यूकीमिया, थैलेसीमिया, क्षतिग्रस्त कॉर्निया व गंभीर दाह सहित सुविस्तृत चिकित्सीय दशाओं में उपचार करने के लिये भारत में स्टैम कोशिका चिकित्सा लोकप्रिय होती जा रही है। संक्षेप में वर्णन कीजिये कि स्टैम कोशिका उपचार क्या होता है और अन्य उपचारों की तुलना में इसके क्या लाभ हैं? (2017) |